Aさんは70代男性で脳発作のせいで神経科の病棟に入院していた。脳発作が原因でAさんは失語症を発症していた。また、誤嚥性肺炎にもかかりせん妄状態にあったため、うまくコミュニケーションをとることができなかった。
せん妄(英語でDelirium)とは、注意力および思考力の低下、見当識障害、覚醒(意識)レベルの一時的な変動を特徴とする意識精神障害の一種である。せん妄は夕方に悪化することが多く、英語でSundowning と呼ばれる。せん妄は病気ではなく症状としてとらえられることが多く、その根本原因となるもの(感染症、痛み、脱水、便秘、薬剤などなど)を取り除くとせん妄は解決される。
Aさんの意識は、朝の回診の時にはっきりしていて指示に従えたかと思うと、昼ご飯前には意識が混濁している、というように万華鏡のように頻繁に変化していった。
ぼくは、誤嚥性肺炎がAさんのせん妄の主な原因だと考えていた。
ある日、Aさんのケアに当たっている病棟の若い看護師さんから「ヒロ、合併症の肺炎がせん妄の原因だと考えていると思うけど、わたしにはそう思えないんです。ベッドに来てAさんをもう一度診てくれないですか?」と聞かれた。
神経科の仕事はめちゃめちゃ忙しい。神経科の仕事を避けたがるインターン医師、レジデント医師、レジストラ医師はたくさんいる。その仕事に忙殺されてしまい、看護師の声に耳を傾けなくなる医師がごまんといる。
ぼくもその例に漏れず、「誤嚥性肺炎の治療には時間がかかるから、もう少し時間をかけて観察しましょう」と喉の先っぽまで出そうになっていた。でも、ぼくは医師になってから、看護師さんが心配の声を上げたら、患者さんを必ず診ることを心掛けていた。というのも、看護師さんのほうが医師に比べ、患者さんと過ごす時間が長く、圧倒的に臨床変化に気づくことが多いからだ。看護師さんは、医師にとっての目、耳、鼻というとても重要な役割を果たしてくれる。
だから、忙しいということを言い訳にはせず、ぼくは看護師さんと一緒にAさんを観に行った。神経検査をしよう思ったが、Aさんはこれまでと同じように意識が混濁していて、手掛かりになるようなヒントは得られなかった。それでも、万が一ということを考え、ぼくはCT脳検査を用意した。CT脳の写真を見た瞬間、ぼくは脳神経外科のレジストラに連絡し、そしてAさんの家族に連絡をした。
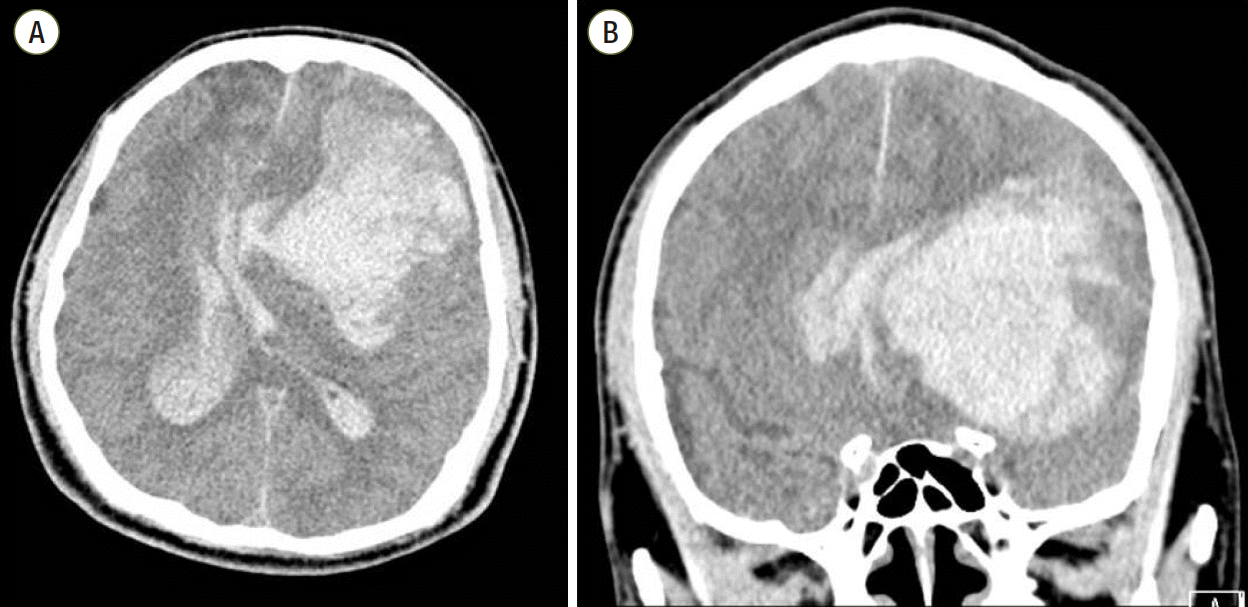
Aさんの脳内出血はかなりの量があり、その圧力のせいで脳が押しつぶされていた。Aさんは脳神経外科のオペ室に送られた。手術そのものは成功したものの、術後に感染症を発症し、Aさんは亡くなってしまった。
ぼくがもっと早くCT脳を用意して脳内出血を発見していれば、Aさんは亡くならずに済んだかもしれない。